Jacques-Yves Nizou, médecin hygiéniste à l’institut mutualiste Montsouris, nous explique le combat permanent contre les maladies propagées au sein même des hôpitaux. Transmises par des germes apportés par les malades, les visiteurs et le personnel soignant, les infections nosocomiales peuvent être maîtrisées avec des règles d'hygiène strictes.
au sommaire
- Futura-Sciences : qu’est-ce qu’une infection nosocomiale ?
- Quelles sont les principales causes des IAS ?
- Et qu’en est-il des sources de ces infections ?
- Par quels moyens peut-on prévenir le risque d’IAS ?
- Quels sont les principaux germes responsables de ces infections ?
- Comment sont-elles soignées ?
- Quelles sont les structures impliquées dans la lutte contre ces infections ?
- En France, comment la lutte contre les IAS est-elle surveillée ?
- À lire aussi
Le personnel hospitalier combine les efforts pour encadrer et soigner les patients le mieux possible. La gestion des risques, en particulier du risque d’infection, est l'une de ses principales préoccupations. En effet, les malades sont en général plus fragiles et ont plus de difficulté à faire face aux nombreux microbes prêts à les attaquer.
Les infections attrapées dans les établissements de soin sont dites nosocomiales, du grec nosokomeion, hôpital. Selon une enquête nationale réalisée par l'Institut de veille sanitaire (InVS) en 2012, elles toucheraient en moyenne un patient hospitalisé sur 20 en France. Elles contribueraient ainsi à la mort de près de 9.000 personnes par an dans notre pays, dont presque la moitié n'avait pas de pronostic vital engagé lors de l'entrée à l'hôpital. Pour lutter contre ces infections, des équipes opérationnelles d'hygiène hospitalière (EOH) et de lutte contre les infections nosocomiales (CLIN) ont été mises en place. Jacques-Yves Nizou, membre de ce programme, a accepté de répondre à nos questions.
Futura-Sciences : qu’est-ce qu’une infection nosocomiale ?
Jacques-Yves Nizou : aujourd'hui, on parle plutôt d'infection associée aux soins (IAS), car ce terme est plus large et recouvre à la fois les infections contractées à l’hôpital, en ambulatoireambulatoire et en médecine de ville. On considère qu'une infection est associée aux soins si elle est absente quand le patient entre à l'hôpital et qu'elle se développe au moins 48 heures après son admission. Ce délai correspond au temps d'incubation d’une maladie qui aurait été contractée avant l'entrée dans l'établissement de soin.
Quelles sont les principales causes des IAS ?
Jacques-Yves Nizou : Les IAS sont la conséquence d'une combinaison de plusieurs facteurs. Les patients hospitalisés sont parfois fragilisés et leur système immunitaire est affaibli. Les personnes âgées, les jeunes enfants et les patients immunodéprimés sont donc particulièrement menacés. De plus, l'hôpital est le lieu de prédilection de nombreux microbes (bactéries, virus, parasitesparasites et champignonschampignons microscopiques) qui peuvent devenir pathogènespathogènes pour l'Homme. Cependant, la majorité de ces germesgermes sont portés par le patient lui-même, qui en contient un très grand nombre : en moyenne, un gramme de selles contient un milliard de bactéries, et un millilitre d'urine infectée en renferme 10 millions ! Ces micro-organismesmicro-organismes peuvent former des biofilms, des communautés microbiennes, sur les matériels étrangers comme les sondes urinaires et les cathéterscathéters. Ils peuvent alors se développer et provoquer des infections à l'intérieur du corps des patients. Les infections urinaires sont d'ailleurs les IAS les plus fréquentes.
L'importance des procédures invasives, la duréedurée du séjour, la gravitégravité des pathologiespathologies et la mauvaise pratique des règles d'hygiène sont ainsi les principaux facteurs de risquefacteurs de risque d'infection associés aux soins.
Et qu’en est-il des sources de ces infections ?
Jacques-Yves Nizou : Comme je viens de l'expliquer, un grand nombre de patients sont infectés par leurs propres germes, qu'on appelle le microbiote ou la flore endogèneendogène. En introduisant des matériels étrangers à l'intérieur du corps, on offre une porteporte d'entrée aux microbes naturellement présents sur la peau ou les muqueusesmuqueuses. La transmission croisée, c'est-à-dire la transmission d'un agent infectieux d'un patient à l'autre par l'intermédiaire des mains du personnel ou par l'environnement hospitalier, est l'autre mode de contaminationcontamination.
Par quels moyens peut-on prévenir le risque d’IAS ?
Jacques-Yves Nizou : De nombreuses mesures ont été mises en place afin de diminuer la menace d'infections nosocomiales. La principale concerne l'hygiène des mains. Il est effectivement fondamental de maintenir des règles strictes d'hygiène des mains au sein d'un hôpital. Pour cela, des produits hydroalcooliques (PHA) sont mis à la disposition des médecins, des patients et des personnes qui rendent visite aux malades. Il est très important de se frictionner les mains avec l'une de ces solutions avant et surtout après une visite dans une chambre d'hôpital. Un lavage des mains au savon permet de nettoyer la peau, mais n'élimine pas les germes aussi bien que les PHA.
Une autre mesure importante est la surveillance de l'usage des antibiotiquesantibiotiques au sein de l'hôpital. En effet, on sait maintenant que la mauvaise utilisation des antibiotiques a conduit à l'émergenceémergence de bactéries multirésistantes (BMR). Il est donc très important de prescrire les antibiotiques de manière raisonnable, afin de pouvoir continuer à les utiliser le plus longtemps possible et d'éviter le développement d'infections nosocomiales très difficiles, voire impossibles, à soigner.
Quels sont les principaux germes responsables de ces infections ?
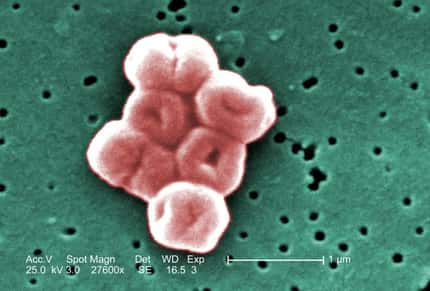
Jacques-Yves Nizou : Les trois micro-organismes responsables de la majorité des infections nosocomiales sont Escherichia coliEscherichia coli, Staphylococcus aureusStaphylococcus aureus et PseudomonasPseudomonas aeruginosa. Les Escherichia coli sont largement majoritaires, et responsables de nombreuses infections urinairesinfections urinaires et de septicémiessepticémies. Le staphylocoque doré est quant à lui souvent impliqué dans les infections des cicatricescicatrices opératoires et après la mise en place de prothèsesprothèses, pacemakerspacemakers et cathéters. Il engendre aussi des pneumonies dans les services de réanimation. Pseudomonas aeruginosa est souvent responsable d'infections pulmonaires en réanimation.
Comment sont-elles soignées ?
Jacques-Yves Nizou : Les antibiotiques sont utilisés pour traiter la plupart des IAS. Lorsqu'il s'agit de germes sensibles aux antibiotiques, des comprimés sont en général prescrits. Les mesures sont plus strictes si l'infection implique une bactérie multirésistante (BRM) ou une bactérie hautement résistante émergente (BHRe). Dans ce cas, on utilise plusieurs antibiotiques qui sont délivrés par voie intraveineuse. D'autre part, les malades sont isolés dans une chambre individuelle. Dans le service de réanimation, les patients porteurs sains de BMR ou de BHRe sont directement séparés des autres pour éviter un risque de contamination.
Quelles sont les structures impliquées dans la lutte contre ces infections ?
Jacques-Yves Nizou : Le comité de lutte contre les infections nosocomiales (CLIN) est une instance qui existe et est obligatoire depuis 1988 dans tous les établissements de soin en France. Le CLIN travaille en collaboration étroite avec une équipe opérationnelle d'hygiène qui forme le personnel, réalise des audits sur les pratiques et fautes d'hygiènes et supervise les contrôles microbiologiques. L'équipe se compose d'une infirmière, d'un médecin ou d'un pharmacienpharmacien hygiéniste et d'un réseau de correspondants en hygiène pour chaque service de soin.
En France, comment la lutte contre les IAS est-elle surveillée ?
Jacques-Yves Nizou : En 2004, le ministère de la Santé s'est engagé à concevoir un tableau de bord des IAS pour les établissements de santé en France. Ce programme, appelé Icalin (Indicateur composite des activités de lutte contre les infections nosocomiales), est publié sous la forme d'un tableau de bord et permet d'inciter les hôpitaux à améliorer leurs actions dans le domaine de la préventionprévention contre les IAS. Il se base sur de nombreuses recommandations, et en particulier sur le taux d'utilisation des solutions hydroalcooliques et sur les règles de bon usage des antibiotiques au cours de l'année. Il permet également aux usagers d'évaluer les moyens mis en œuvre par les établissements de soin pour lutter contre les IAS.